Клінічні прояви ТЕЛА залежать від локалізації емболів, ступеня порушення легеневого кровотоку, наявності супутніх захворювань. Клінічні ознаки, незважаючи на їх неспецифічність, дають вагомі підстави припустити наявність захворювання і орієнтовно судити про локалізацію ураження. Про можливість виникнення ТЕЛА свідчать наявність задишки, болю в грудях, втрата свідомості, при цьому у 97% хворих задишка, тахіпное та біль у грудях поєднані. Під час аналізу даних міжнародного реєстру ICOPER, у більшості (89%) хворих виявлено клінічні ознаки ТЕЛА і стабільні показники гемодинаміки, у 4% – відзначено нестабільність гемодинаміки (систолічний артеріальний тиск нижче 90 мм рт. ст.), у 7% – перебіг захворювання безсимптомний. Частота виявлення основних клінічних ознак ТЕЛА наведена у табл. 3.
Таблиця 3
Частота виявлення основних клінічних симптомів ТЕЛА за даними реєстра ICOPER (2454 пацієнта)
|
Клінічна ознака |
Частота виявлення ознаки, % |
|
Задишка |
82 |
|
Тахіпное (ЧД понад 20 за 1 хв) |
60 |
|
Тахікардія (ЧСС більше 100 за 1 хв) |
40 |
|
Біль у грудях |
49 |
|
Кашель |
20 |
|
Втрата свідомості |
14 |
|
Кровохаркання |
7 |
Примітка. ЧСС – частота скорочень серця; ЧД – частота дихання.
Визначення клінічної ймовірності – важливий компонент спостереження за пацієнтами при припущенні наявності ТЕЛА. Як перший етап діагностики у клінічній практиці частіше використовують правило (шкалу) P. S. Wells (табл. 4) і Женевський рахунок (табл. 5).
Таблиця 4
Шкала оцінки ймовірності виникнення ТЕЛА на підставі аналізу клінічних ознак
(P. S. Wells, M. Rodger, 2000)
|
Ознака |
Кількість балів |
|
Клінічні симптоми ТГВ нижних кінцівок (як мінімум, їх набряк і болючість під час пальпації за ходом вен) |
+3 |
|
Під час проведення диференційної діагностики наявність ТЕЛА більш імовірна, ніж альтернативний діагноз |
+3 |
|
Тахікардія (ЧСС більше 100 за 1 хв) |
+1,5 |
|
Іммобілізація чи хірургічне втручання протягом останніх 4 тиж |
+1,5 |
|
ТГВ нижніх кінцівок чи ТЕЛА в анамнезі |
+1,5 |
|
Кровохаркання |
+1 |
|
Онкологічні захворювання на сьогодні або 6 міс назад і менше |
+1 |
Якщо сума балів за шкалою менше 2, імовірність ТЕЛА низька; 2–6 балів – помірна, понад 6 балів – висока.
Таблиця 5
Переглянутий Женевський рахунок клінічної вірогідності ТЕЛА (G. Le Gal і співавт., 2006)
|
Ознака |
Кількість балів |
|
Вік 70 років і старше |
+1 |
|
ТЕЛА чи ТГВ в анамнезі |
+3 |
|
Хірургічне втручання (під загальним знеболюванням) чи травма (нижніх кінцівок) протягом минулого місяця |
+2 |
|
Злоякісна пухлина |
+2 |
|
Кровохаркання |
+2 |
| ЧСС, за 1 хв |
|
|
75–94 |
+3 |
|
94 і більше |
+5 |
|
Біль в одній нижній кінцівці |
+3 |
|
Біль під час пальпації за ходом глибоких вен, набряк однієї нижньої кінцівки |
+4 |
Якщо сума балів за шкалою становить 0–3, імовірність ТЕЛА низька; при 4–10 балів – помірна, 11 балів і більше – висока.
Масивна ТЕЛА (емболи локалізовані в головних легеневих артеріях або легеневому стовбурі) частіше проявляється ознаками гострої серцево–легеневої недостатності. Виникають колапс, виражена задишка (як правило, інспіраторна, не супроводжується ортопное), тахікардія, біль за грудиною. Збільшення печінки, набухання і пульсацію яремних вен (ознаки правошлуночкової недостатності) виявляють за умови вимкнення з кровообігу понад 60% артеріального русла легень. Діагноз легеневої емболії легше встановити за наявності ознак ТГВ нижніх кінцівок, проте, на жаль, вони часто відсутні.
Всім пацієнтам при виникненні ТЕЛА рекомендовані наступні дослідження:
– електрокардіографія
– рентгенографія органів грудної клітки
– ехокардіографія
– перфузійна сцинтиграфія легень або спіральна комп’ютерна томографія, або
– ангіопульмонографія
– УЗД магістральних вен нижніх кінцівок.
Специфічними ознаками ТЕЛА за даними ЕКГ є: гостра поява змін, що свідчать про поворот осі серця за годинниковою стрілкою і частково ішемію міокарда, зокрема поява зубця Q у III відведенні з одночасним збільшенням амплітуди зубця S у I відведенні і негативного зубця Т у III відведенні (синдром Мак – Гінна – Уайта); негативних симетричних зубців Т у відведеннях V1 – V3(4); підйом сегмента ST у відведеннях III, аVF, аVR і V1–V3(4); блокада правої ніжки передсердно–шлуночкового пучка; зміщення перехідної зони до лівих грудних відведень. Тільки у 33% пацієнтів на ЕКГ виявляють ознаки перевантаження правих відділів серця. Майже у 20% хворих за наявності ТЕЛА зміни на ЕКГ взагалі можуть бути відсутніми.
Рентгенологічні ознаки ТЕЛА малоспецифічні. До них належать: розширення верхньої порожнистої вени, збільшення правих відділів серця, вибухання артеріального конусу, високе розташування куполу діафрагми на боці ураження, дископодібні ателектази, інфільтрація тканини легенів, плевральний випіт. Високоспецифічним для ТЕЛА є лише симптом Вестермарка (розширення кореня легені і збіднення малюнку в зоні ураження), проте його спостерігають рідко (у 5% хворих) навіть при тромбоемболії великих легеневих судин. Рентгенологічні ознаки найбільш показові при інфаркт–пневмонії, проте, їх спостерігають лише у 37% хворих.
Дані ЕКГ і рентгенологічного дослідження грудної клітки мають вирішальне значення для виключення пневмонії, пневмотораксу, інфаркту міокарда та перикардиту.
Ехокардіографія дозволяє опосередковано підтвердити діагноз ТЕЛА і диференціювати легеневу емболію від інфаркту міокарда, випітного перикардиту, розшарування аорти тощо. За даними дослідження виявляють гіпокінезію і дилатацію правого шлуночка; парадоксальну рухливість міжшлуночкової перегородки; регургітацію на тристулковому клапані; відсутність/ зменшення спадіння нижньої порожнистої вени під час вдоху; дилатацію легеневої артерії; ознаки легеневої гіпертензії. Можливе виявлення перикардіального випоту, шунтування крові справа наліво через відкрите овальне вікно, інколи – тромби у правих відділах серця, які можуть бути джерелом емболії легеневої артерії. Також описані кілька специфічних ознак ТЕЛА: МакКонела (збереження рухливості верхівкового сегмента правого шлуночка за наявності гіпокінезії інших його відділів) та “60/60” (час прискорення потоку в легеневій артерії менше 60 мс і градієнт тиску за недостатності тристулкового клапана від 30 до 60 мм рт. ст.).
В діагностиці ТЕЛА інформативним (у 87% спостережень) є також радіонуклідне дослідження. Для дефектів перфузії легеневої тканини емболічного ґенезу характерні: чіткі межі, трикутна форма і розташування, що відповідає зоні кровопостачання ураженої судини (частка, сегмент); нерідко – множинні дефекти перфузії. Діагностична цінність дослідження знижується при оклюзії дрібних гілок легеневої артерії.
«Золотим стандартом» в діагностиці ТЕЛА вважають ангіопульмонографію. Ознаками ТЕЛА є: «ампутація» судини (за умови повної обструкції артерії) і дефект наповнення у просвіті. Ангіографію проводять за невизначених даних сцинтиграфії легень на тлі клінічного припущення про наявність ТЕЛА.
Спіральна комп’ютерна томографія з контрастуванням судин дозволяє візуалізувати тромби в легеневій артерії, а також зміни легень, спричинені іншими захворюваннями органів грудної порожнини (пухлини, судинні аномалії, ангіосаркома), які можуть проявлятися дефектами перфузії за даними сцинтиграфії легень або дефектами наповнення – за даними ангіопульмонографії. Мультиспіральна (мультидетекторна) КТ завдяки високій інформативності та безпечності у теперішній час замінює ангіопульмонографію як “золотий стандарт” діагностики ТЕЛА. Вона дозволяє адекватно візуалізувати легеневі артерії до рівня сегментарних. Дані клінічних досліджень свідчать, що виявлення тромбу в легеневих артеріях за даними односпіральної чи мультиспіральної КТ є достатньою підставою для встановлення діагнозу ТЕЛА.
Вміст Д–димерів визначають тільки після оцінки клінічної вірогідності ТЕЛА. Нормальний рівень Д–димерів (менше 500 мкг/л) в плазмі крові дозволяє з точністю понад 90% відкинути припущення про наявність ТЕЛА у хворих за низької або середньої вірогідності. У хворих за високої клінічної вірогідності ТЕЛА цей тест не проводять.
Візуалізуючі методи (сцинтиграфія легень, ангіопульмонографія, спіральна КТ) слід використовувати якомога раніше.
Діагноз ТЕЛА встановлюють на підставі аналізу результатів клінічного обстеження, інструментальних і лабораторних досліджень, проте у 66% спостережень тромбоемболію гілок легеневої артерії не діагностують. За життя діагноз правильно встановлюють лише у 34 % пацієнтів, у 9% відзначають її псевдопозитивний діагноз.
Достовірний діагноз ТЕЛА можливо встановити на підставі оцінки результатів:
– спіральної КТ з контрастуванням
– ангіопульмонографії
– сцинтиграфії легень
– ехокардіографії, проведеної в динаміці.
Сьогодні досконалий алгоритм діагностики ТЕЛА базується на результатах КТ. Стратегія діагностики і підходи до лікування ТЕЛА визначаються ризиком виникнення ускладнень і відрізняються за стабільних і нестабільних показників гемодинаміки.
Наявність кардіогенного шоку чи артеріальної гіпотензії значно підвищує ймовірність виникнення ТЕЛА (слід виключити кардіогенний шок, гостру дисфункцію клапанів серця, тампонаду, розшаровуючу аневризму аорти). За такої ситуації для початкової оцінки стану пацієнта найбільш корисне проведення ехокардіографії, яка дозволяє встановити непрямі ознаки гострої легеневої гіпертензії та перевантаження правого шлуночка. Якщо стан пацієнта чи оснащення центра не дозволяють застосування інших (прямих) методів діагностики, позитивний результат ехокардіографії свідчить про доцільність проведення специфічного лікування тільки на підставі даних цього методу. Остаточно підтвердити діагноз у більшості хворих (за умови стабілізації їх стану) дозволяє КТ. Проведення легеневої ангіографії не рекомендують, зважаючи на високий ризик смертності за нестабільних показників гемодинаміки та ризик виникнення кровотечі на тлі проведення тромболітичної терапії.
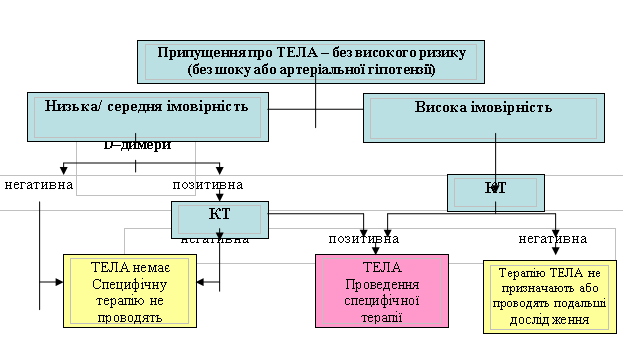
У пацієнтів за стабільних показників гемодинаміки діагностику розпочинають з визначення ймовірності існування ТЕЛА на підставі аналізу клінічних даних (правило P. S. Wells та Женевський рахунок). У пацієнтів за високої клінічної імовірності ТЕЛА, а також за низької імовірності та підвищеного рівня D–димерів рекомендують проведення мультиспіральної КТ. Позитивні результати КТ є підставою для початку специфічної терапії. За негативного результату мультиспіральної КТ діагноз ТЕЛА можна виключити. Виключення ТЕЛА за даними односпіральної КТ можливе лише після виключення ТГВ нижніх кінцівок (ультразвукове сканування).


 17 Травня 2013
17 Травня 2013  admin
admin 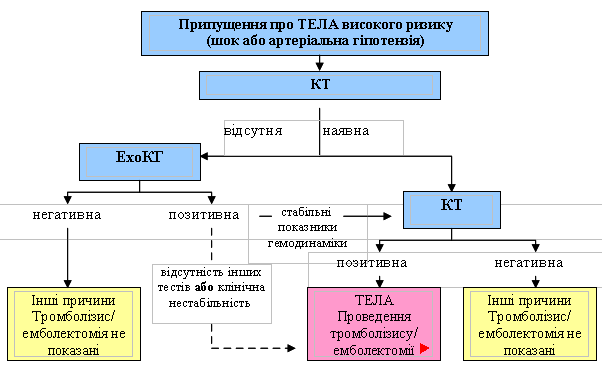
 Рубрика:
Рубрика: 